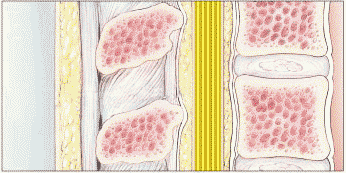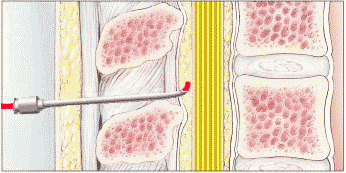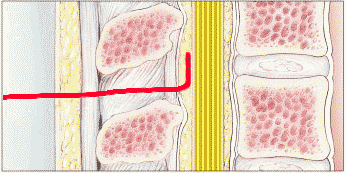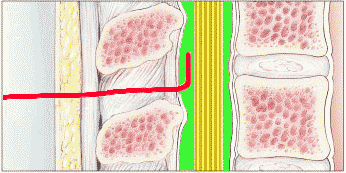
თავი 3
სამშობიარო მოქმედების ეპიდურული გაუტკივარება
ჩვენება:
გადატანილი საკეისრო კვეთა - უეცრად განვითარებული ტკივილის შეგრძნება შეიძლება გამოწვეული იყოს საშვილოსნოს გახევით. უნდა ვერიდოთ ტოტალურ სენსორულ ბალოკს, რათა არ გამოგვეპაროს ეს მნიშვნელოვანი სიმპტომი. ცენტრალური ნერვული სისტემის დაავადებები- როგორც ითვლება ეპიდურული ანესთეზია არ ამძიმებს დემიელინიზაციის პროცესს გაფანტული სკლეროზის დროს. ცერებროვასკულარული დაავადებების, პორფირიის და ზოგიერთი იშვიათი სინდრომის დროს ეპიდურული გაუტკივარების მიზანშეწონილობის საკითხი უნდა იქნეს განხილული უფროს კოლეგებთან და საჭიროების შემთხვევაში ჩატარდეს სპეციალისტის კონსულტაცია. ხერხემლის დეფორმაცია- ტექნიკური სიძნელე ზრდის მაგარი გარსის შემთხვევით დაზიანების ალბათობას. რეკომენდირებულია კაუდალური გაუტკივარების გამოყენება. უკუჩვენება:
მედიკამენტები:სამი ყველაზე ხშირად გამოყენებული პრეპარატი მიეკუთვნება ამიდების ჯგუფს. ისინი ერთმანეთისაგან განსხვავდებიან მოქმედების დაწყების სისწრაფით, ხანგძლივობით და პოტენციალით, მოტორული ბლოკადის გამოხატულებით და ტოქსიურობით. მშობიარობის დროს სასურველია რომ მოტორული ბლოკი იყოს მინიმალური, რათა შემცირდეს ინსტრუმენტალური მშობიარობის ალბათობა. ეს მიიღწევა პრეპარატის, მისი დოზის და კონცენტრაციის შერჩევით და ზოგჯერ საინექციო ხსნარში ოპოიდის დამატებით ( მაგ. ფენტანილი)ლიდოკაინი - ძირითადად გამოიყენება 2% ხსნარი. სწრაფად იწყებს მოქმედებას (10-15 წთ) და გრძელდება ≈45 წთ. შემთხვევით ინტრავენურად შეყვანის შემთხვევაში ტოქსიური ეფექტი ყველაზე ნაკლებია. ბუპივაკაინი- გამოიყენება 0,1- 0,5%-იანი ხსნარის სახით. მოქმედებას იწყებს გვიან, (20წთ) სამაგიეროდ დიდხანს გრძელდება. ბუპივაკაინი ოთხჯერ ძლიერია ლიდოკაინზე და ამასთანავე მისი კარდიოტოქსიკური ეფექტი გაცილებით მაღალია. მისი სწორი დოზირების შემთხვევაში გართულებები იშვიათია, მაგრამ უნებლიე სისხლძარღვსშიდა ინექცია იწვევს ბრადიკარდიას, გულის გამტარებლური სისტემის ბლოკირებას და პოტენციურად შეუქცევად პარკუჭთა ფიბრილაციას. კარდიოტოქსიურობის ნიშნების გამოჩენას, როგორც წესი, წინ უსწრებს ნეიროტოქსიურობის სიმპრომები, მაგ: კონვულსია. როპივაკაინი- გამოიყენება 0,1- 0,5%-იანი ხსნარის სახით. მისი მოქმედების დაწყება და ხანგძლივობა ბუპივაკაინის ანალოგიურია, მაგრამ გაცილებით ნაკლებ კარდიოტოქსიურია, ამასთანავე მოტორული ბლოკიც ნაკლებადაა გამოხატული. რეკომენდირებული საბაზისო ტექნიკა:საბაზისო ტექნიკის ათვისება ვერ შეცვლის უფროსი კოლეგის პრაქტიკულ გამოცდილებას. უნდა არჩეული იქნეს უსაფრთხო მეთოდი და ვიმუშაოთ მასზე, სანამ არ მივაღწევთ თავდაჯერებულებასა და კომპეტენტურობას.
ეპიდურული ბლოკის მონიტორირება:ეპიდურული გაუტკივარების დროს სავალდებულოა შემდეგი პარამეტრების მონიტორინგი და რეგისტრაცია.
პრობლემები:სისხლის მინარევიანი გამონადენი - ვითარდება ტუოხის ნემსით, ან ეპიდურული კათეტერით, გადავსებული ეპიდურული ვენების დაზიანების შედეგად. ამ დროს არის საშიშროება იმისა, რომ მოხდეს ანესთეტიკის შემთხვევითი ინტრავენური შეყვანა, ან ჩამოყალიბდეს ეპიდურული ჰემატომა. იმისათვის, რომ მინიმუმამდე შევამციროთ აღნიშნული გართულებები, არ უნდა მოვახდინოთ ეპიდურული სივრცის პუნქცია და კატეტერიზაცია საშვილოსნოს შეკუმშვის დროს. პრობლემის მართვა ისეთივეა, როგორც დადებითი “ტესტ დოზის" დროს.დადებითი ინტრავენური ტესტ-დოზა- ტესტ-დოზის შეყვანა სავალდებულოა ყველა შემთხვევაში შპრიცით წინასწარი ნაზი ასპირაციის შემდეგ. დადებითი ტესტის შემთხვევაში კატთეტერი დაუყოვნებლივ ამოღებული უნდა იქნეს. შემდეგ შეიძლება განხორციელდეს ეპიდურული სივრცის კათეტერიზაცია მოსაზღვრე მალთაშუა სივრცეში. ადგილობრივი ანესთეტიკის ტოქსიური ზემოქმედება - იშვიათად შეიძლება განვითარდეს უარყოფითი ინტრავენური ტესტ-დოზის შემდეგ. ადრეული ნევროლოგიური გამოვლინებაა აბნეული ლაპარაკი და ყურებში შუილი. ამას შეიძლება მოყვეს კუნთების ფასციკულაციები და გენერალიზირებული გულყრაც კი. ცირკულატორული დარღვევები მოიცავს ჰიპოტენზიას, ბრადიკარდიას და გულის გაჩერებას.
სირთულე ეპიდურული კათეტერის ჩადგმისას:
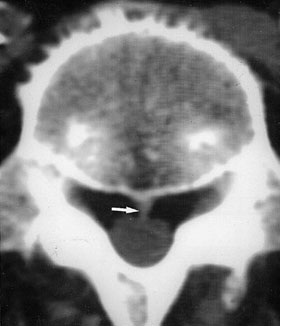
არაადექვატური გაუტკივარება - შეიძლება გამოწვეული იყოს იმით, რომ კათეტერი მალის ხვრელის გავლით შემთხვევით ჩაიდგა პარავერტებრული სივრცეში, ამიტომ ანესთეტიკის შეყვანის შემდეგ ვითარდება ლუმბალური წნულის უნილატერალური ბლოკადა. უფრო იშვიათად ამ მოვლენის მიზეზი შეიძლება იყოს ეპიდურულ სივრცეში არსებული შემაერთებელქსოვილოვანი ტიხარი.
სიმსუქნე:
ჰიპოტენზია- საწყისი სიმპტომები უფრო დაკავშირებულია არტ. წნევის დაქვეითების ხარისხთან, ვიდრე მის აბსოლიტურ მაჩვენებელთან. პაციენტი ამ დროს უჩივის გულისრევას, თავბრუსხვევას და ძილიანობას. აორტოკავალური კომპრესიის გამოსარიცხად სთხოვეთ მას გადაბრუნდეს გვერდზე. (უმჯობესია მარცხნივ) სწრაფად გადაასხით 250 მლ. ხსნარი ინტრავენურად, აუწიეთ საწოლს ფეხების მხარე. აღნიშნული ღონისძიებების უეფექტობის შემთხვევაში გამოიყენეთ ეფედრინი ინტრავენურად, 6 მგ. ინექციების სახით, სანამ მდგომარეობა არ გამოსწორდება. შარდის ბუშტის შეგრძნების დაკარგვა - საკრალური ნერვების ბლოკადის შედეგად ხშირად პაციენტი ვერ გრძნობს შარდის ბუშტის გავსებას. პაციენტს უნდა ვთხოვოთ დაცალოს შარდის ბუშტი ყოველ 2 საათში და მშობიარობის წინ. თუ შეიქმნა პრობლემა შარდის ბუშტის დაცლასთან დაკავშირებით, აუცილებელია შარდის ბუშტის კატეტერიზაცია. დაყოვნების შემთხვევაში შეიძლება მშობიარობის შემდგომ პერიოდში განვითარდეს შარდის შეხუთვა და შარდის ბუშტის ატონია. მაგარი გარსის შემთხვევით გაჩხვლეტა - არსებობს ორი ალტერნატიული სტრატეგია:
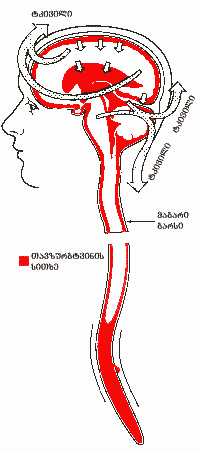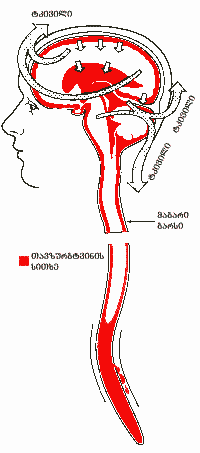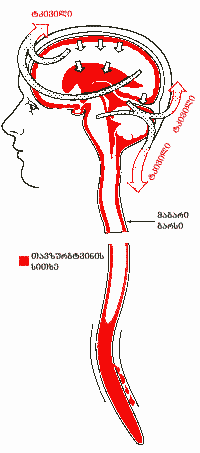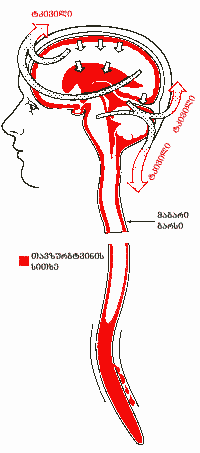
პოსტინექციური თავის ტკივილი: სპინალური (პოსტინექციური თავის ტკივილი) ხასიათდება ძლიერი, აუტანელი ფრონტო-ოქციპიტალური ლოკალიზაციის ტკივილით, რომელიც ირადიაციას განიცდის კისრისა და მხრების მიდამოში. შეიძლება ადგილი ჰქონდეს კისრის გაშეშებას. ამის მიზეზია ვერტიკალურ პოზიციაში თავზურგტვინის სითხის დაკარგვის გამო თავის ტვინის, ვენური სინუსების, მენინგეალური გარსების ტრაქცია. (იხ, სურათი) თავის ტვინის სისხლძარღვები კომპენსატორულად ფართოვდება და იზრდება სისხლის ნაკადი და ლიქვორის პროდუქცია. ტკივილი ჰორიზონტალურ პოზიციაში გაცილებით ნაკლებია და შეიძლება არც იყოს. დიდი მნიშვნელობა აქვს აუხსნათ პაციენტს ტკივილის გამომწვევი მიზეზი და მისი მკურნალობის გზები.
მაგარი გარსის პლომბირების უკუჩვენება:
მუდმივი თავის ტკივილი - თუ თავის ტკივილმა 7 დღის მანძილზე არ გაიარა, უნდა გაკეთდეს პლომბირება. თუ ეს მანიპულაცია ერთხელ უკვე ჩატარებულია, იგი განმეორებით უნდა განხორციელდეს. მდგომარეობა შეიძლება გაართულოს კრანიალური ნერვების რევერსიულმა დაზიანებამ. (ყველაზე ხშირია VI წყვილის დამბლა) ასევე ქალასშიდა სისხლძარღვების ტრაქციის საპასუხოდ შეიძლება განვითარდეს მეორადი ინტრაკრანიალური ჰემატომა, რომელიც იწვევს ქალასშიდა წნევის გაზრდას და ასევე შეიძლება დაფიქსირდეს ტვინის შუამდებარე სტრუქტურების დისლოკაცია. თუ ტკივილი გაგრძელდა, საჭიროა ჩატარდეს კვალიფიციური ნევროლოგიური კვლევა. საჭიროების შემთხვევაში უნდა გაკეთდეს თავის ტვინის კომპიუტერული ტომოგრაფია. სუბდურული ბლოკადა - თავისებურებები:
ტოტალური სპინალური ბლოკადა: ვითარდება ანესთეტიკის დიდი დოზის სუბარაქნოიდული შეყვანის შედეგად. ამ დროს აღინიშნება მძიმე ჰიპოტენზია, ბრადიკარდია, აპნოე და ცნობიერების დაკარგვა. რეანიმაციული აპარატურისა და მედიცამენტების არსებობას ამ დროს სასიცოცხლო მნიშვნელობა აქვს.
ეპიდურულ კათეტერთან დაკავშირებული გართულებები: გაწყვეტილი ეპიდურული კათეტერი - ზოგჯერ ტუოხის ნემსის გავლით კათეტერის არასწორი ამოღებისას ხდება მისი წვერის გადაჭრა. თუ ეს მოხდა არა აქვს აზრი კათეტერის წვერის ძებნას.კათეტერი დამზადებულია ინერტული მასლისგან და მის გარშემო თანდათან ვითარდება ფიბროზული ქსოვილი, რის გამოც შეიძლება მოხდეს ნერვულ წნულებზე ზეწოლა. საჭიროა პაციენრის ინფორმირება და ისტორიაში მომხდარი ფაქტის დაფიქსირება. სიძნელე კათეტერის ამოღებისას - ჩვეულებრივად მშობიარობის შემდგომ კათეტერის ამოღება სიძნელეს არ წარმოადგენს, მაგრამ თუ აღნიშნული პრობლემა შეიქმნა უნდა დავაწვინოთ პაციენტი მოხრილ პოზიციაში და ვცადოთ კათეტერის ფლაქსია და ლატერალური როტაცია. სპინალურ - ეპიდურული ჰემატომა - ეს იშვიათი გართულება იმსახურებს გადაუდებელ მკურნალობასა და გამოკვლევას. მის განვითარებას ხელს უწყობს შემდეგი ფაქტორები:
კლინიკური ნიშნები - ძლიერი ლოკალური ტკივილი ზურგის არეში, ქვედა კიდურებში მგრძნობელობის დაკარგვა, ქვედა პარაპლეგია, შარდის ბუშტისა და სწორი ნაწლავის დისფუნქცია. ობიექტური გამოკვლევა - კომპიუტერული და მაგნიტობირთვულ - რეზონანსული ტომოგრაფია. მკურნალობა - გადაუდებელი ლამინექტომია და ზურგის ტვინის დეკომპრესია. ეპიდურული აბცესი - ეპიდურული ჰემატომის მსგავსად მოცულობითი პროცესია და ამიტომაც კლინიკურად ჰგავს. მისთვის აგრეთვე დამახასიათებელია ცხელება და ლეიკოციტოზი. გამოკვლევა და მკურნალობაც ასევე ეპიდურული ჰემატომის ანალოგიურია, დამატებით საჭიროა ინფექციის საწინააღმდეგო ღონისძიებები. ეპიდურულ სივრცეში დაავადების გამომწვევი ბაქტერიები შეიძლება მოხვდნენ ასეპტიკის წესების დარღვევისას, მოსაზღვრე ინფიცირებული არიდან გავრცელებისა და ჰემატოგენური გზით ბაქტერიემიისას. ინფექციის ნიშნები, რომლებიც არაა დაკავშირებული პუნქციის არესთან, ეპიდურული გაუტკივარების უკუჩვენებას არ წარმოადგენს. რა თქმა უნდა არსებობს გარკვეული რისკი, რის გამოც უნდა ობიექტურად შეფასდეს გაუტკივარების დადებითი და უარყოფითი შედეგები. ეპიდურული ანესთეზიის მართვა:არჩევანი უნდა გაკეთდეს პერიოდულ ბოლუსურ დოზებს, ეპიდურულ ინფუზიასა და მათ კომბინაციას შორის.პერიოდული ბოლუსური დოზები: საბაზისო მეთოდი - 15 მლ. 0,1%_იანი ბუპივაკაინი საკმარისია მშობიარობის 1 სტადიის გასაუტკივარებლად. მოტორული ბლოკი ამ დროს მინიმალურია. ფენტანილის დამატება 2მკგ/მლ დოზით პოტენცირებას უკეთებს ანალგეზიას. ნაყოფის წინამდებარე ნაწილის ჩადგმის შედეგად ტკივილი შეიძლება გაძლიერდეს, რის გამოც საჭირო ხდება 0,25%-იანი (იშვიათად 0,5%) ბუპივაკაინის ბოლუსური ინექცია. ბოლუსური დოზების მოქმედება როგორც წესი 1 სთ -ზე მეტ ხანს გრძელდება. ეპიდურული ინფუზია: უპირატესობა - ანესთეზია უფრო განუწყვეტელია, ჰიპოტენზია ნაკლებ მოსალოდნელია, ბოლუსური ინექციების საჭიროება მინიმალურია. ნაკლი - ხანგძლივი ინფუზიისას მოსალოდნელია აღინიშნოს ფართე სეგმენტური გავრცელების სენსორული და მოტორული ბლოკი. უფრო ძლიერი მოტორული ბლოკის დროს ინსტრუმენტული მშობიარობის ალბათობა მეტია. (არის ფაქტები, რომლებიც მეტყველებენ, რომ ეპიდურული გაუტკივარების შემთხვევაში მაშებით მშობიარობის სიხშირე მეტია) 0,125%-იანი ბუპივაკაინის 10 - 15 მლ-ის ინფუზია როგორც წესი იძლევა კარგ გაუტკივარებას. 20 მლ 0,08%-იანი ხსნარი კი გვაძლევს უფრო გავრცელებულ სენსორულ ბლოკს მოტორული ბლოკის მინიმალური გამოვლინებით. ანესთეტიკზე ფენტანილისნ დამატება აუმჯობესებს ანალგეზიის ხარისხს. რეკომენდირებული მონიტორინგი - მოიცავს წნევის კონტროლს მინიმუმ ყოველ 30 წთ-ში, ასევე სუნთქვის სიხშირისა და სენსორული ბლოკის ზედა ზღვარის ფიქსირებას. ეპიდურული ინფუზია უნდა შეწყდეს, თუ:
ინფუზიის მეთოდები: პაციენტის მიერ კონტროლირებადი ეპიდურული ანესთეზია - (პ.მ.კ.ე.ა) საწყისი დოზაა 10 მლ. 0,125%-იანი ბუპივაკაინი. პარალელურად დასაშვებია ბუპივაკაინია 0,1%-იანი ხსნარის (შეიძლება ფენტანილის 2მკგ/მლ დამატება) ფონური ინფუზია. გარდა ამისა, პაციენტს შეუძლია სურვილისამებრ შეიყვანოს კათეტერში ბოლუსური დოზები 5მლ-ის ოდენობით, (5მგ ბუპივაკაინი და 10მკგ ფენტანილი) მინიმალური ინტერვალი (ლოკაუტი) დოზებს შორის 10 წთ. მეთოდის უპირატესობა ისაა რომპაციენტს თავად აქვს შესაძლებლობა არეგულიროს ეპიდურული ბლოკის გავრცელება. ნაკლს კი წარმოადგენს ის, რომ მშობიარის პოზიცია გაუტკივარებაზე ყოველთვის არ არის ოპტიმალური, ამიტომ არის არაადექვატური, ან ზედმეტად გავრცელებული ბლოკის ალბათობა. მობილური ეპიდურული ანალგეზია - მეთოდის დანიშნულებაა მივაღწიოთ ანალგეზიას ისე, რომ არ შეიზღუდოს პაციენტის გადაადგილების უნარი. ამისათვის მოწოდებულია კომბინირებული სპინალურ/ეპიდურული ანესთეზიის მეთოდი. დასაწყისში სუბარაქნოიდულ სივრცეში შეყავთ ანესთეტიკი (1მლ 2,5მგ სუფთა ბუპივაკაინი + 25 მკგ ფენტანილი, განზავებყლი 0,5 მლ ფიზიოლოგიური ხსნარით, რომ მთლიანობაში იყოს 2,0 მლ) ეს იწვევს გაუტკივარების შედარებით სწრაფ დადგომას და ამასთანავე მინიმალურ მოტორულ ბლოკს, რაც პაციენტს საშუალებას აძლევს გადააგგილდეს ორი დამხმარის საშუალებით. ეპიდურული კათეტერით რომელიც პარალელურად იდგმება, პერიოდულად ხდება ბოლუსური დოზების შეყვანა. ეს მეთოდი ასოცირებულია ასეპტიკური მენინგიტის შემთხვევებთან. ალტერნატიული მეთოდია ანესთეტიკის ძალიან დაბალი კონცენტრაციით მუშაობა, მაგ: 0,06% ბუპივაკაინი + 2,5მკგ/მლ ფენტანილი, ან 0,1% ბუპივაკაინი + 2,0 მკგ/მლ ფენტანილი. თუ საწყისი დოზა გამოიყენება როგორც ტესტ-დოზა, (მაგ: ბუპივაკაინი 0,1% 15მლ + 50 მკგ ფენტანილი) მოტორული ბლოკი შეიძლება იყოს მინიმალური. გაუტკივარების გაგრძელება შეიძლება ეპიდურული ინფუზიის, პერიოდული ბოლუსური დოზების, ან პაციენტის მიერ კონტროლირებადი ანალგეზიის საშუალებით. ეპიდურული ანესთეზიის აუდიტი:მნიშვნელოვანია ლოგინობის ხანის პირველ დღეებში იმ პაციენტების მონახულება, ვინც იმშობიარა ეპიუდურული გაუტკივარებით. გამოკითხვა უნდა ჩატარდეს შემდეგი მიმართულებით: ბლოკის ეფექტურობა - არაეფექტური გაუტკივარება შეადგენს დაახლოებით 10%, რომელიც მცირდება 5%-მდე მიღებული ზომების შედეგად. თავის ტკივილი - გამოწვეულია მაგარი გარსის შემთხვევითი გაჩხვლეტის შედეგად, და მთლიანობაში შეადგენს 1%-ს. უიშვიათეს შემთხვევებში ეპიდურული გაუტკივარების დროსაც შეიძლება განვითარდეს თავის ტკივილი. წელის ტკივილი - მნიშვნელოვანია, რომ გამოვიკვლიოთ ტკივილის მიზეზი და მელოგინის ისტორიაში გავაკეთოთ შესაბამისი ჩანაწერი. მრავლობითი პუნქციის მცდელობები, იოგებისა და პერიოსეუმის დაზიანება ხშირად იწვევს ლოკალურ ტკივილს წელის არეში, რომელიც თანდათან ქრება 3 - 4 დღეში. შემთხვევების უმრავლესობა დაკავშირებულია ორსულობის დროს განვითარებულ წელის ტკივილთან, რომლის ინტენსივობამაც შეიძლება იმატოს მშობიარობის შემდეგ გახანგძლივებული ანესთეზია და მოტორული ბლოკი - ამგვარი მორორული, ან სენსორული ბლოკის გავრცელება ყოველდღიურად უნდა ფიქსირდებოდეს ისტორიაში. თუ მშობიარობის გაუტკივარებისათვის ხანგძლივი პერიოდის განმავლობაში გამოიყენებოდა ეპიდურული ინფუზია, ბლოკი შეიძლება გახანგძლივდეს 24 სთ-ით და მეტი. მაშების დადების, ან მშობიარობის II სტადიის გახანგძლივების შემთხვევაში ამის მიზეზი შეიძლება იყოს ლუმბალური წნულის ნეიროპრაქსია მენჯის კიდესთან. შეიძლება გამოიხატოს სისუსტე ფეხის არეში, ან მოტორული სისუსტის სხვა ნიშნები, რის გამოც საჭიროა მკურნალობაში ფიზიოთერაპევტის ჩართვა. მუდმივი მოტორული დეფეციტი და ანალგეზია ერთი დერმატომის მიდამოში უმეტესად გამოწვეულია ეპიდურული კათეტერის ჩადგმის დროს ნერვული წნულის დაზიანებით. შესაძლოა ჩადგმის მომენტში პაციენტს ჰქონდა გამოხატული პარესთეზია. შედეგი როგორც წესი კეთილსაიმედოა და აღნიშნული დარღვევები უკუვითარდება რამოდენიმე კვირაში. რეკომენდებულია ნევროპათოლოგის აზრის მოსმენა. მკურნალობა ამბულატორულია და მასში უნდა ჩართული იყოს ფიზიოთერაპევტი, მეანი, ანესთეზიოლოგი, ზოგადი პროფილის ექიმი და იურისტი. (იხილეთ ნევროლოგიური დაზიანება სპინალურ/ პერიდურული გაუტკივარების დროს) ლიტერატურა:Covino BG, and Scott DB. Handbook of Epidural Anaesthesia and Analgesia. Copenhagen: Schultz,1985. Checketts MR and Wildsmith JAW. Accidental i.v. injection of local anaesthetics: an avoidable event? Editorial 11. British Journal of Anaesthesia 1998; 80: 710-711. Click here for Medline link McClure JH. Ropivacaine.
British Journal of Anaesthesia 1996; 76: 300-307.Click
here for Medline link Collier CB. Why epidurals fail: a study of epidurograms. International Journal of Obstetric Anesthesia 1996; 5: 19-31. Click here for IJOA link Savolaine ER, Pandya JB, Greenblatt SH, Conover
SR. Anatomy of the human
lumbar epidural space: new insights using CT-epidurography.
Anesthesiology 1988; 68: 217-20. Beards SC, Jackson A, Griffiths AG, Horsman EL.
Magnetic resonance imaging of extradural blood patches: appearances from 30 mins
to 18 hours. British Journal of Anaesthesia 1993; 71: 182-188.Click
here for Medline link Vakharia SB, Thomas P S, Rosenbaum AE, Wasenko JJ, Fellows DG. Magnetic resonance imaging of cerebrospinal fluid leak and tamponade effect of blood patch in postdural puncture headache. Anesthesia and Analgesia 1997; 84: 585-590.Click here for Medline link Seeberger MD, Kaufmann M, Staender S, Schneider M, Scheidegger D. Repeated dural punctures increase the incidence of postdural puncture headache. Anesthesia and Analgesia 1996; 82: 302-305.Click here for Medline link Carson D, Wildsmith JAW. The risk of extradural abscess. British Journal of Anaesthesia 1995; 75: 20-521.Click here for Medline link Paech M. Patient
controlled epidural analgesia in obstetrics. International Journal of
Obstetric Anesthesia 1996; 5: 115-125. McGrady EM. Extradural analgesia: does it
affect progress and outcome of labour? British Journal of Anaesthesia
1997; 78: 115-117.Click
here for Medline link MacArthur C, Lewis M. Anaesthetic characteristics and long-term backache after obstetric anaesthesia. International Journal of Obstetric Anesthesia 1996; 5: 8-13. Reynolds F. Maternal sequelae of childbirth. British Journal of Anaesthesia 1995; 75: 515-517.Click here for Medline link Russell R, Dundas R, Reynolds F. Long-term
backache after childbirth: prospective search for causative factors. British
Medical Journal 1996; 312: 1384-1388.Click
here for Medline link |